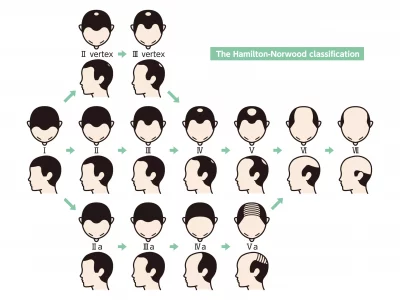
Classification de Norwood (Homme)
- Type I : absence de récession ou minime creusement symétrique des golfs fronto-temporaux.
- Type II : aires triangulaires de récession au niveau fronto-temporal ayant tendance à être symétriques. Cet aspect que l’on considère encore comme normal s’observe chez 30% des sujets de moins de 30 ans et près de 15% des hommes de plus de 60 ans.
- Type III : premier stade d’alopécie. Creusement des golfes fronto-temporaux profond, symétriques. Ce type se retrouve chez 20% des sujets de plus de 40 ans.
- Type III vertex : la perte la plus marquante se situe au niveau du vertex. Il peut s’y associer une récession au niveau frontal. Cette forme est plus fréquente chez le sujet âgé que chez le sujet jeune : 2% avant 40 ans et 10 % âpres 60 ans.
- Type IV : extension des récessions frontales et fronto-temporales avec recul de la ligne frontale. Ceci s’accompagne d’un éclaircissement, voire d’une véritable tonsure du vertex.
- Type V : les zones alopéciques se sont encore étendues et la bande de séparation des aires antérieures et apicales de régression est plus étroite. Commence à apparaître un aspect d’implantation résiduelle des cheveux en forme d’un fer à cheval. Ce type s’observe chez moins de 2% avant 30 ans et plus de 12% après 60 ans.
- Type VI : les zones fronto-temporales et apicales se sont rejointes, laissant qu’une bande hippocratique encore assez haute. Ce type d’alopécie est retrouvé chez plus de 12% après 60 ans.
- Type VII : il ne persiste qu’une mince bande débutant juste avant des oreilles puis s’étendant en arrière jusqu’à l’occiput et constitués de cheveux souvent fins et peu denses. Cette forme touche plus de 10 % après 60 ans.
Classification de l’AAG chez la femme
Le début est plus tardif que chez l’homme. Son impact psychologique est variable, plus important en règle générale que chez l’homme. La plupart des femmes atteintes d’une AAG présentent une raréfaction diffuse des cheveux sur le sommet de la tête avec maintien de la ligne d’implantation frontale et accentuation de la chute au niveau du vertex.
Une classification en trois stades a été établie par Agnès Ludwig : alopécie modérée, alopécie plus importante et alopécie quasi totale.
Facteurs influençant l’AAG
-
Facteurs héréditaires
A partir de la puberté, les poils terminaux sont remplacés progressivement par des cheveux intermédiaires plus fins, plus courts et souvent moins pigmentés, puis par de simples duvets. Cette miniaturisation progressive du cuir chevelu à partir de la puberté, sur des zones stéréotypées et symétriques du cuir chevelu, est un phénomène physiologique. Cette évolution résulte d’un raccourcissement progressif du cycle pilaire, déclenché puis entretenus par les androgènes.
Au cours de l’AAG, dans les zones de calvitie programmée, chaque cycle est plus court que le précédent. Le follicule arrive plus rapidement à épuisement des cycles programmés, et disparaît avec plusieurs décennies d’avance. Ce raccourcissement des cycles ne se produit que sur des zones prédéterminées, temporo-frontales et occipitales, du cuir chevelu. Le dessin du dégarnissement connaît certaines variantes interindividuelles et dépend du sexe. Il est probable que le dessin de la calvitie est déterminé dès la naissance par des différences régionales de réceptivité cutanée aux androgènes circulants.
Ce phénomène de miniaturisation pilaire post pubertaire est sujet à des variations ethniques, familiales et individuelles. Elle représenterait environ 1 individu sur 2 chez les Caucasiens, contre 4 fois moins et de survenue en moyenne 10 années plus tard, chez les Noirs ou les Mongoloides.
Depuis longtemps, le rôle des facteurs héréditaires est connu. Le gène du récepteur aux androgènes situé sur le chromosome X est un des gènes de susceptibilité à l’alopécie androgénétique. D’autres gènes sont également impliqués. Récemment un nouveau locus a été identifié sur le chromosome 20 p 11 ; il aurait une valeur pronostique pour l’alopécie androgénétique.
-
Rôle des androgènes
L’imprégnation du cuir chevelu par les androgènes est une condition indispensable au développement d’une AAG. Elle intervient à la puberté pour amorcer le phénomène de façon irréversible. On n’observe jamais une AAG dans un hypogonadisme ou chez un homme castré.
Chez l’homme, un apport supplémentaire d’androgène ne modifie pas l’évolution de l’AAG, car le follicule pilosébacé reçoit déjà une stimulation hormonale maximale pour des taux normaux de testostérone circulante. L’AAG n’est donc jamais un signe d’hyperandrogénie dans le sexe masculin.
Chez la femme, au contraire, la stimulation androgénétique basale est très inférieure à la capacité de réponse de la peau. De faibles variations de la stimulation androgénique peuvent révéler ou aggraver une AAG, mais dans tous les cas, la prédisposition génétique reste le facteur limitant. En son absence, on peut très bien observer des hyperandrogénies pathologiques (avec troubles des règles, hirsutisme, acné ou signes génitaux de masculinisation) en l’absence de toute chute de cheveux.
-
Facteurs environnementaux
- Le tabac
Le rôle des androgènes et des facteurs héréditaires est important dans l’alopécie androgénétique mais d’autres facteurs sont impliqués. L’observation publiée par RM Trueb illustre en partie le rôle des autres facteurs [12] ; Dans la majorité des cas, les vrais jumeaux ont des chevelures identiques et les alopécies observées sont très semblables. RM Trueb a rapporté l’observation de jumeaux dont l’un avait une alopécie beaucoup plus sévère que l’autre. Leur mode de vie était très comparable excepté le tabagisme très important du jumeau alopécique.
Dans une autre étude plus récente, réalisé a partir de 740 hommes taïwanais âgés de 40 à 90 ans, il a également été montré que l’alopécie était corrélée à la consommation tabagique avec un risque relatif de 1.7. Le risque relatif était à 2.3 pour une consommation supérieure à 20 cigarettes par jour
Le mode d’action du tabac est très complexe. Il intervient sur la microcirculation au niveau des papilles dermiques : or la trophicité et la croissance de la tige pilaire dépendent de la qualité de la microcirculation. Les molécules génotoxiques entrainent des mutations de l’ADN au niveau des follicules pileux chez les fumeurs. L’effet pro- oxydant des molécules du tabac favorise le stress oxydatif avec libération de cytokines inflammatoires responsables d’un état de micro- inflammation du follicule pileux lui-même responsable de fibrose périfolliculaire.
- L’influence du soleil
Les UVA et UVB provoquent une altération des cuticules avec diminution de l’adhésion des écailles cuticulaires : les cheveux sont alors secs, cassants, rugueux, raides et moins brillants. La cuticule est la partie du cheveu la plus atteinte car elle est en surface et n’est pas protégée par la mélanine qui se trouve essentiellement dans le cortex. La coloration des cheveux roux et clairs est également modifiée car la phéomélanine est plus sensible aux UV que l’eumélanine.
Une autre explication concernant le rôle des facteurs environnementaux sur le cheveu a été révélé par le Professeur Ulrike- Blume- Peytavi. La toxicité des ces agents extérieurs est en grande partie liée à la défaillance des systèmes de lutte contre le stress oxydatif déclenché par une multitude de facteurs intriqués environnementaux endogènes comme les ultra-violets, les médicaments, le stress émotionnelles polluants, le tabagisme, l’inflammation cutané et périfolliculaire…Le stress oxydatif non régulé entraine alors au niveau des follicules pileux une diminution de la phase anagène et déclenche prématurément la phase catagène, en altérant les cellules endothéliales des microvaisseaux péribulbaires. Le vieillissement accéléré du follicule pileux par les agents toxiques favorise la miniaturisation des follicules pileux et le blanchiment de la tige pilaire par altération des mélanocytes.
Diagnostic de l’AAG
- Chez l’homme : l’interrogatoire recherchera des signes de gravité (début précoce, antécédents). L’examen clinique appréciera le stade de l’alopécie androgénétique, le nombre de cheveux venus au test de la traction et les signes locaux associés (séborrhée, pellicules…). Le reste de l’examen clinique est normal. Aucun bilan hormonal n’est en général indiqué. Il est le plus souvent normal, sauf en cas exceptionnels de tumeurs malignes où l’alopécie androgénétique n’est qu’un signe parmi d’autres.
- Chez la femme : l’interrogatoire recherchera des signes de dysfonctionnement ovarien (troubles de règles par exemple). Cliniquement l’alopécie androgénétique féminine diffère de la calvitie masculine par sa topographie plus diffuse atteignant les tempes et le vertex, par le respect d’une bande frontale antérieure et par l’absence de zone totalement glabre. Une calvitie à disposition masculine avec golfes frontaux chez la femme doit faire évoquer une hyperandrogénie organique d’origine ovarienne ou surrénalienne. Le reste de l’examen clinique recherchera des signes d’hyperandrogénie (acné, hirsutisme).
Lorsque l’alopécie est cliniquement isolée comme chez l’homme, la pratique des dosages hormonaux est discutée. On peut proposer un bilan hormonal minimal, comportant le dosage de la testostérone, de la delta-4- androstènedione et de la DHA en début de cycle, 2 mois au moins après l’arrêt de toute contraception orale.
Lorsque l’alopécie est associée à des troubles des règles ou à des signes d’hyperandrogénie, un bilan plus approfondi est indiqué à la recherche :
– d’une cause ovarienne : ovaires polykystiques de type 1 ou 2, ou tumeurs ovariennes virilisantes.
– d’une cause surrénalienne : déficit en 21- hydroxylase, plus rarement en 11-hydroxylase, tumeurs virilisantes ;
– d’une cause hypophysaire : hyperprolactinémies fonctionnelles, certains adénomes (prolactine, ACTH, Bhcg)
– l’alopécie de la ménopause relève d’une hyperandrogénie relative mais le bilan hormonal est inutile.
La perte de cheveux peut affecter à la fois les hommes et les femmes, et elle peut être vécue comme une source de gêne et de complexe.
La perte de cheveux peut avoir différentes causes, qu’elles soient liées à l’âge, aux changements hormonaux, au stress, à des problèmes médicaux ou à des accidents.
Chez les hommes, la calvitie masculine, également appelée alopécie androgénétique, est la cause la plus courante de perte de cheveux.
Elle est généralement liée à des facteurs héréditaires et à des changements hormonaux, en particulier à la sensibilité des follicules pileux à l’hormone dihydrotestostérone (DHT). Chez les femmes, la perte de cheveux peut être liée à des facteurs similaires, tels que des changements hormonaux pendant la ménopause, la grossesse ou d’autres conditions médicales.
Le stress est également un facteur qui peut contribuer à la perte de cheveux. Des périodes de stress intense ou prolongé peuvent entraîner une condition appelée effluvium télogène, où un grand nombre de cheveux passent de la phase de croissance à la phase de repos et finissent par tomber.
Dans de tels cas, la repousse des cheveux peut se produire naturellement une fois que le facteur de stress a été résolu ou réduit.
Il est important de noter que la perte de cheveux peut avoir un impact significatif sur la confiance en soi et l’estime de soi. Certaines personnes peuvent se sentir frustrées, anxieuses ou déprimées en raison de ce changement d’apparence. Il est essentiel de fournir un soutien émotionnel à ceux qui sont touchés par la perte de cheveux et de les encourager à chercher des solutions qui pourraient les aider à se sentir mieux dans leur peau.
Il existe plusieurs options de traitement pour la perte de cheveux, allant des médicaments topiques et oraux aux procédures de restauration capillaire, comme la greffe de cheveux ou le traitement par PRP.
Il est recommandé de consulter un dermatologue ou un spécialiste de la perte de cheveux pour évaluer les causes sous-jacentes de la perte de cheveux et déterminer la meilleure approche de traitement. Le Dr AMAT est spécialiste dans la restauration capillaire par FUE au Luxembourg depuis 2012.
Enfin, il est important de souligner que chaque personne réagit différemment aux traitements et que les résultats peuvent varier. Il est donc essentiel de consulter un professionnel de la santé qualifié pour obtenir un diagnostic précis et des recommandations personnalisées.
Example de résultat Dr AMAT avec 1800 greffons FUE saphire au LUXEMBOURG
